سقط جنین

سقط جنین
سقط جنین معمولاً در هفته 20 بارداری رخ می دهد. این اتفاق به این دلیل نیست که مادر در حمل جنین مشکلی داشته است، سقط جنین زمانی اتفاق می افتد که رشد جنین متوقف شود، در نهایت بافت حاملگی از بدن خارج می شود. برخی از زنان احساس کرامپ و درد شبیه پریود می کنند و در بیشتر موارد خونریزی واژینال مشاهده می شود.
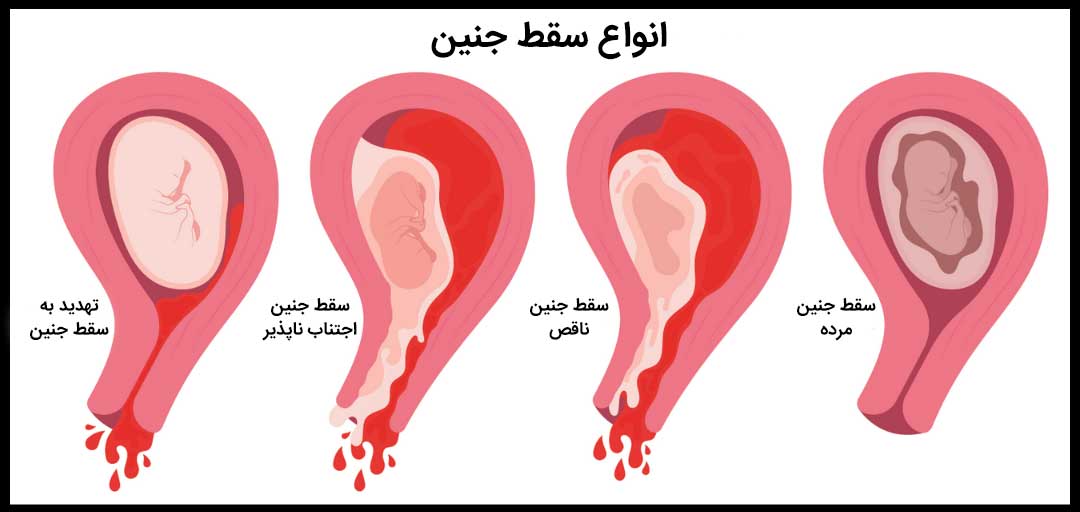
انواع سقط جنین
پزشک ممکن است انواع سقط زیر را تشخیص دهد:
سقط جنین فوت شده: هنگام رخ دادن این اتفاق، مادر نمی داند که سقط رخ داده است. زیرا هیچ علائمی را از جانب سقط جنین مشاهده نکرده است، اما سونوگرافی تایید می کند که جنین ضربان قلب ندارد.
سقط کامل: این نوع به معنی از دست دادن کامل بارداری است و رحم به طور کامل تخلیه شده است. در این هنگام خونریزی رخ می دهد و بافت جنینی از بین رفته است. پزشک می تواند سقط جنین کامل را به وسیله سونوگرافی تایید کند.
سقط مکرر: به معنی سه سقط متوالی است و حدود 1 درصد از زوج ها را مبتلا می کند.
تهدید به سقط جنین: در این نوع، دهانه رحم مسدود است، اما خونریزی و گرفتگی لگن مشاهده می شود. در نهایت، بارداری به طور معمول بدون هیچ مشکل دیگری ادامه می یابد، اما پزشک ممکن است در ادامه دوران بارداری، مادر را تحت نظر بیشتری قرار دهد.
سقط اجتناب ناپذیر: در این نوع سقط، خونریزی و گرفتگی اتفاق می افتد و دهانه رحم، شروع به باز شدن می کند. در این زمان ممکن است مایع آمنیوتیک نشت کند و احتمال سقط کامل وجود دارد.
چگونه متوجه می شویم که سقط جنین کرده ایم؟
ممکن است از سقط ناآگاه باشید. افرادی که علائم سقط را دارند شایع ترین علائم عبارتند از:
- خونریزی از خفیف به شدید پیشرفت می کند.
- گرفتگی و درد شکم (معمولاً بدتر از دردهای قاعدگی)
- کمردرد که ممکن است خفیف تا شدید متغیر باشد.
چه عواملی باعث سقط جنین می شود؟
ناهنجاری های کروموزومی باعث حدود 50 درصد از تمام سقط ها در سه ماهه اول (تا 13 هفته) بارداری می شود. کروموزوم ها ساختارهای ریز درون سلول های بدن هستند که حامل ژن ها می باشند. ژن ها همه ویژگی های فیزیکی فرد، مانند جنسیت، رنگ مو و چشم و گروه خونی را تعیین می کنند.
در طول لقاح، زمانی که تخمک و اسپرم به هم می پیوندند، دو مجموعه کروموزوم به هم می رسند. اگر یک تخمک یا اسپرم کروموزوم های بیشتری یا کمتر از حد طبیعی داشته باشد، جنین تعداد کروموزوم غیر طبیعی خواهد داشت. با رشد یک تخمک بارور شده به جنین، سلول های آن چندین بار تقسیم و تکثیر می شوند. ناهنجاری ها در طول این فرآیند نیز منجر به سقط جنین می شود.
عوامل متعددی ممکن است باعث سقط جنین شوند:
- عفونت
- قرار گرفتن در معرض بیماری های TORCH
- عدم تعادل هورمونی
- کاشت نادرست تخمک بارور شده در دیواره رحم
- سن
- ناهنجاری های رحم
- دهانه رحم ناتوان (دهانه رحم خیلی زود در بارداری شروع به باز شدن می کند)
- عوامل سبک زندگی مانند سیگار، الکل یا استفاده از مواد مخدر به طور تفریحی
- اختلالات سیستم ایمنی مانند لوپوس
- بیماری کلیوی شدید
- بیماری قلبی مادرزادی
- عدم کنترل دیابت
- بیماری تیروئید
- تشعشع
- برخی داروها، مانند داروی آکنه ایزوترتینوئین
- سوء تغذیه شدید
- هیچ مدرک علمی وجود ندارد که استرس، ورزش، فعالیت جنسی یا استفاده طولانی مدت از قرص های ضد بارداری باعث سقط جنین شود.
سقط جنین دردناک است؟
سقط برای هر کسی متفاوت است. برخی از افراد گرفتگی دردناک دارند، در حالی که سایر افراد گرفتگی هایی مشابه دوره قاعدگی خود دارند. نوع سقط نیز ممکن است بر میزان درد تأثیر بگذارد. به عنوان مثال، اگر یک سقط جنین کامل در خانه داشته باشید، ممکن است درد بیشتری نسبت به فردی که با جراحی سقط کرده است، تجربه کنید.
اولین بار در هنگام سقط جنین چه اتفاقی می افتد؟
علائم هر فرد متفاوت است. گاهی اوقات هیچ نشانه ای از سقط وجود ندارد و در سونوگرافی پیش از تولد متوجه می شوید که جنین سقط شده است. اکثر زنان علائمی از گرفتگی و خونریزی را تجربه خواهند کرد، اما آنچه در ابتدا اتفاق می افتد متفاوت است.
سقط جنین چقدر طول می کشد؟
برخی از زنان گرفتگی دردناک و خونریزی شدید طولانی تر از سایرین دارند. پزشک می تواند در مورد نحوه کنترل درد و گرفتگی در طول سقط به شما توصیه هایی کند.
عوامل خطر
سن: مطالعات نشان می دهد که خطر سقط برای زنان 20 ساله بین 12 تا 15 درصد است و تا سن 40 سالگی به حدود 25 درصد افزایش می یابد. بیشتر سقط های جنین مرتبط با سن به دلیل یک ناهنجاری کروموزومی اتفاق می افتد.
سقط جنین قبلی: اگر قبلاً سقط داشتهاید، 25 درصد احتمال سقط دیگر برای شما وجود دارد.
شرایط پزشکی: برخی از شرایط پزشکی مانند عدم کنترل دیابت، عفونت ها یا مشکلات رحم یا دهانه رحم احتمال سقط را افزایش می دهد.
تشخیص و آزمایشات
پزشک یک آزمایش سونوگرافی برای تایید سقط جنین انجام می دهد. این آزمایش ها ضربان قلب جنین یا وجود کیسه زرده (یکی از اولین ساختارهای جنینی را که پزشک می تواند در سونوگرافی ببیند) بررسی می کند.
همچنین ممکن است یک آزمایش خون برای اندازه گیری گنادوتروپین جفتی انسانی (hCG)، هورمونی که توسط جفت تولید می شود، تجویز کند. سطح پایین hCG می تواند سقط را تایید کند.
در نهایت، ممکن است پزشک یک معاینه لگنی انجام دهد تا بررسی کند که آیا دهانه رحم باز شده است یا خیر.
آزمایشات تکمیلی در سقط جنین
1. بررسی هورمونی
TSH و Free T4: بررسی کمکاری یا پرکاری تیروئید.
پرولاکتین: هایپرپرولاکتینمی میتواند باعث اختلالات تخمکگذاری و سقط شود.
هورمون پروژسترون فاز لوتئال: برای بررسی نقص فاز لوتئال (Luteal Phase Defect).
آزمایشات دیابت: قند ناشتا، HbA1c (دیابت کنترلنشده خطر سقط را بالا میبرد).
2. بررسیهای انعقادی و ترومبوفیلی
آنتیفسفولیپید آنتیبادیها:
- Lupus Anticoagulant
- Anticardiolipin IgG/IgM
- β2-Glycoprotein I Ab
بررسیهای ژنتیکی ترومبوفیلی:
- فاکتور V لیدن (Factor V Leiden)
- جهش پروترومبین G20210A
- MTHFR mutation
- پروتئین C، پروتئین S و آنتیترومبین III
3. بررسیهای عفونی
(بیشتر در سقطهای مکرر و دیررس یا در صورت علائم بالینی)
- TORCH Panel: Toxoplasma, Rubella, CMV, Herpes simplex
- Listeria monocytogenes (کشت خون یا PCR در موارد مشکوک)
- Chlamydia trachomatis و Ureaplasma urealyticum (PCR یا کشت)
4. بررسیهای ژنتیک والدین و جنین
کاریوتایپ والدین: شناسایی ناهنجاریهای کروموزومی بالانسشده (مانند ترانسلوکاسیون).
آزمایش ژنتیک بافت جنین (Products of Conception): شناسایی آنیوپلوئیدی یا اختلالات کروموزومی.
5. بررسیهای ایمنی
- ANA (آنتیبادی ضد هسته) و سایر آنتیبادیهای خودایمنی (مثل Anti-dsDNA) در موارد مشکوک به لوپوس یا بیماریهای خودایمنی.
6. بررسیهای عمومی پیش از بارداری مجدد
- CBC (شمارش کامل خون) برای بررسی کمخونی.
- گروه خونی و Rh (برای تعیین نیاز به RhIG).
- سطح ویتامین D، فولیکاسید و B12 در صورت کمبود تغذیهای.
مدیریت و درمان
در صورت سقط، جنین باید از رحم خارج شود. اگر قسمتی از بارداری در بدن باقی بماند، ممکن است عفونت، خونریزی یا سایر عوارض را تجربه کنید.
اگر سقط کامل شد و رحم تمام بافت جنین را خارج کرد، معمولاً نیازی به درمان بیشتر نیست. اما پزشک یک سونوگرافی انجام می دهد تا مطمئن شود چیزی در رحم باقی نمانده است.
اگر بدن تمام بافت ها را به خودی خود جدا نمی کند یا شروع به خونریزی نمی کند، پزشک، برداشتن بافت را با دارو یا جراحی توصیه می کند.
درمان غیر جراحی
پزشک ممکن است به مادر توصیه کند که منتظر باشد تا ببیند بارداری به خودی خود، سقط می شود یا خیر. این ممکن است چند روز زمان ببرد. اگر می خواهید بافت را در اسرع وقت از رحم خود خارج کنید، ممکن است پزشک مصرف دارویی را توصیه کند که به رحم شما برای خروج بافت، کمک کند. این گزینه های درمانی معمولاً در صورتی تجویز می شوند که قبل از هفته 10 بارداری، سقط داشته باشید.
اگر سقط جنین تایید نشد، اما علائم سقط را داشتید، ممکن است پزشک برای چند روز استراحت مطلق را تجویز کند. ممکن است حتی برای یک شب در بیمارستان تحت نظر باشید. هنگامی که خونریزی متوقف شد، ممکن است بتوانید به فعالیت های عادی خود ادامه دهید. اگر دهانه رحم گشاد شده باشد، ممکن است پزشک روشی را برای بستن دهانه رحم (سرکلاژ دهانه رحم) انجام دهد.
درمان جراحی
در صورتی که خونریزی شدید باشد، ممکن است پزشک اتساع و کورتاژ (D&C) یا اتساع و تخلیه (D&E) را انجام دهد. اگر بارداری بیش از هفته 10 باشد، جراحی ممکن است تنها گزینه باشد. در طی این روش ها، دهانه رحم گشاد می شود و بافت باقیمانده مربوط به بارداری به آرامی خراشیده می شود یا از رحم ساکشن می شود. پزشک این جراحی ها را در بیمارستان انجام می دهد و شما تحت بیهوشی خواهید بود.
برخی از علائم بعد از سقط جنین چیست؟
لکه بینی و ناراحتی خفیف از علائم شایع پس از سقط هستند.
در صورت مشاهده هرگونه علائم زیر فوراً به پزشک مراجعه کنید، زیرا ممکن است نشانه های عفونت باشد:
- خونریزی شدید یا بدتر شدن خونریزی
- تب
- لرز
- درد شدید
حداقل تا دو هفته پس از سقط چیزی را داخل واژن خود قرار ندهید. این شامل تامپون، رابطه جنسی، انگشتان و… است. پزشک، تا بهبودی کامل، شما را تحت نظر خواهد داشت.

بعد از سقط های مکرر چه آزمایش هایی باید انجام دهم؟
اگر بیش از سه سقط متوالی داشته باشید (به نام سقط مکرر) ممکن است آزمایش خون یا آزمایش ژنتیک لازم باشد. این موارد عبارتند از:
آزمایش های ژنتیکی: شما و همسرتان می توانید آزمایش های خون مانند کاریوتایپینگ را برای بررسی ناهنجاری های کروموزومی انجام دهید. اگر بافت حاصل از سقط جنین مشخص باشد، ممکن است پزشک بتواند آن را برای بی نظمی های کروموزومی آزمایش کند.
آزمایش خون: ممکن است برای بررسی شرایط خودایمنی یا هورمونی که می تواند باعث سقط جنین شود، آزمایش خون تجویز شود.
پزشک همچنین ممکن است با استفاده از یکی از روش های زیر به رحم نگاه کند:
- هیستروسالپنگوگرام (تست رنگ آمیزی اشعه ایکس از رحم و لوله های فالوپ)
- هیستروسکوپی (آزمایشی که طی آن پزشک داخل رحم را با یک دستگاه نازک و تلسکوپ مانند مشاهده می کند).
- لاپاراسکوپی (روشی که در طی آن پزشک ارگان های لگنی را با یک دستگاه روشن مشاهده می کند).
آیا بعد از سقط جنین می توانم باردار شوم؟
بله. اکثر زنان (87%) که سقط جنین دارند، بارداری و زایمان طبیعی بعدی دارند. سقط جنین لزوماً به این معنا نیست که شما مشکل باروری دارید. به یاد داشته باشید، بیشتر سقط جنین به دلیل یک ناهنجاری کروموزومی رخ می دهد.
چه مدت بعد از سقط جنین می توانم باردار شوم؟
تصمیم گیری در مورد اینکه چه زمانی باید بعد از سقط جنین، مجدداً باردار شوید، بین شما و پزشک است. اکثر زنان پس از یک دوره قاعدگی “طبیعی” می توانند دوباره باردار شوند.
پیشگیری
معمولاً نمی توان از سقط جنین جلوگیری کرد. مراقبت از بدن خود بهترین کاری است که می توانید انجام دهید. چند نمونه از روش های مراقبت از خود عبارتند از:
- معاینات منظم توسط پزشک خود
- حفظ وزن سالم
- اجتناب از عوامل خطر سقط جنین مانند مصرف الکل و سیگار
- مصرف یک ویتامین قبل از تولد
- ورزش منظم و داشتن یک رژیم غذایی سالم
مطالب مشابه:
بارداری هفته به هفته
بارداری مولار
غربالگری پیش از تولد
بارداری خارج از رحم
منبع: my.clevelandclinic