بیماری کرون

بیماری کرون | علل، علائم، تشخیص و روشهای درمان
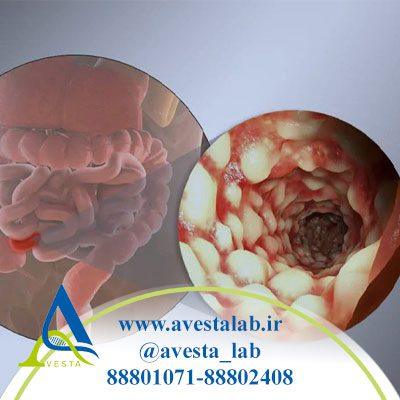
بیماری کرون نوعی بیماری التهابی روده IBD است که باعث تورم و تحریک بافتها به نام التهاب در دستگاه گوارش میشود. این میتواند منجر به درد شکم، اسهال شدید، خستگی، کاهش وزن و سوء تغذیه شود.
التهاب ناشی از این بیماری میتواند نواحی مختلف دستگاه گوارش را در افراد مختلف تحت تاثیر قرار دهد. این بیماری اغلب انتهای روده کوچک و ابتدای روده بزرگ را درگیر میکند. التهاب اغلب به لایههای عمیقتر روده گسترش مییابد.
بیماری کرون میتواند هم دردناک و هم ناتوان کننده باشد. گاهی اوقات، این بیماری ممکن است منجر به عوارض جدیتر نیز شود.
هیچ درمان شناخته شدهای برای این بیماری وجود ندارد، اما برخی اقدامات میتوانند علائم این بیماری را تا حد زیادی کاهش دهند و حتی باعث بهبود طولانی مدت و التیام التهاب شوند.
انواع بیماری کرون
بیماری کرون میتواند هر بخشی از دستگاه گوارش را تحت تاثیر قرار دهد، از دهان گرفته تا مقعد. معمولاً باعث التهاب در رودههای کوچک و/یا بزرگ میشود.
ایلئوکولیت: ایلئوکولیت شایعترین نوع بیماری کرون است و باعث التهاب در قسمت پایینی روده کوچک و بخشی از روده بزرگ میشود.
کولیت: التهاب در پوشش روده بزرگ
ایلیت: تورم و التهاب در روده کوچک (ایلئوم).
معده اثنی عشر: التهاب و تحریکی که معده و بالای روده کوچک (اثنی عشر) را تحت تاثیر قرار میدهد.
ژژونیت: نواحی لکه دار التهابی در نیمه بالایی روده کوچک (ژژونوم).
بیماری پری مقعد: برخی از افراد دارای التهاب در اطراف مقعد هستند که میتواند باعث ایجاد فیستول و آبسه شود.
علائم بیماری کرون چیست؟
علائم این بیماری معمولاً عبارتند از:
- اسهال
- تب
- خستگی
- درد و گرفتگی شکم
- خون در مدفوع
- زخمهای دهان
- کاهش اشتها و کاهش وزن
- درد یا تخلیه در نزدیکی یا اطراف مقعد به دلیل التهاب از یک تونل به داخل پوست، به نام فیستول.
این بیماری میتواند هر بخشی از روده کوچک یا بزرگ را درگیر کند. ممکن است چندین بخش را شامل شود یا ممکن است پیوسته باشد. معمولاً آخرین قسمت روده کوچک را درگیر میکند. در برخی افراد، این بیماری فقط در روده بزرگ است.
علائم این عارضه میتواند از خفیف تا شدید متغیر باشد. آنها معمولاً به تدریج رشد میکنند، اما گاهی اوقات ممکن است به طور ناگهانی و بدون هشدار ظاهر شوند.

افراد مبتلا به بیماری شدید کرون نیز ممکن است علائمی را در خارج از مجرای روده تجربه کنند، از جمله:
- التهاب پوست، چشم و مفاصل
- التهاب کبد یا مجاری صفراوی
- سنگ کلیه
- کمبود آهن
- تاخیر در رشد یا رشد جنسی در کودکان
علل بیماری کرون چیست؟
علت دقیق این بیماری ناشناخته است. پیش از این، رژیم غذایی و استرس دو علل مشکوک این بیماری بود. اما اکنون پزشکان میدانند که این عوامل ممکن است باعث تشدید بیماری کرون شوند، اما باعث رخ دادن این بیماری نمیشوند. عوامل متعددی احتمالاً در توسعه آن نقش دارند که عبارتند از:
ژنها: بیش از 200 ژن با بیماری کرون مرتبط است. با این حال، محققان دقیق مطمئن نیستند که ژنها چه نقشی در این وضعیت ایفا میکنند. به عنوان مثال: ژن NOD2 یکی از ژنهایی است که ارتباط قوی با بیماری کرون دارد. جهش در ژنهای NOD2/CARD15 واقع در کروموزوم 16q12، عاملی برای ایجاد بیماری التهابی روده به خصوص در بیماری کرون است.
سیستم ایمنی: این امکان وجود دارد که باکتریها، ویروسها یا سایر عوامل محیطی باعث ایجاد این بیماری شوند. به عنوان مثال، باکتریهای خاصی در میکروبیوم روده مشکوک به ارتباط با بیماری کرون هستند، اما مشخص نیست که آیا این باکتریها باعث این بیماری میشوند یا خیر. هنگامی که سیستم ایمنی سعی میکند با یک میکروارگانیسم مهاجم یا محرکهای محیطی مبارزه کند، یک پاسخ ایمنی غیر معمول باعث میشود که سیستم ایمنی به سلولهای دستگاه گوارش نیز حمله کند.
عوامل خطر
سابقه خانوادگی: افرادی که بستگان درجه یک مانند والدین، خواهر و برادر یا فرزند دارند، در معرض خطر بیشتری برای ابتلا به این بیماری هستند. از هر 5 نفر مبتلا به بیماری کرون 1 نفر دارای یکی از اعضای خانواده مبتلا به این بیماری است.
سن: این بیماری در هر سنی ممکن است اتفاق بیفتد، اما در جوانی بیشتر به این بیماری مبتلا میشود. اکثر افرادی که به بیماری کرون مبتلا میشوند، قبل از سن 30 سالگی رخ میدهد.
سیگار: استعال سیگار مهمترین عامل خطر قابل کنترل برای ابتلا به بیماری کرون است. سیگار همچنین منجر به بیماریهای جدیتر و خطر بیشتری برای انجام عمل جراحی میشود.
داروهای ضد التهابی غیر استروئیدی: این داروها عبارتند از: ایبوپروفن (Advil، Motrin IB)، ناپروکسن سدیم (Aleve)، دیکلوفناک سدیم و… هستند. اگرچه آنها باعث این بیماری نمیشوند، اما میتوانند منجر به التهاب روده شوند که بیماری کرون را بدتر میکند.
عوارض
آبسه:
کیسههای آلوده پر از چرک که در دستگاه گوارش یا شکم ایجاد میشود.
انسداد روده:
این بیماری میتواند کل ضخامت دیواره روده را تحت تاثیر قرار دهد. با گذشت زمان، قسمتهایی از روده میتواند زخم و باریک شود، که ممکن است جریان محتویات گوارشی را مسدود کند، که اغلب به عنوان تنگی شناخته میشود. جراحی برای گشاد کردن تنگی یا برداشتن قسمت روده بیمار ممکن است لازم باشد.
زخمها:
التهاب مداوم میتواند منجر به زخمهای باز به نام زخم در هر نقطه از دستگاه گوارش شود. این میتواند شامل دهان، مقعد و ناحیه تناسلی باشد.
فیستول:
گاهی اوقات زخمها میتوانند به طور کامل از طریق دیواره روده گسترش پیدا کنند و ارتباطی بین قسمتهای مختلف بدن ایجاد کنند که نباید وجود داشته باشد و به عنوان فیستول شناخته میشود. فیستول میتواند بین روده و پوست یا بین روده و اندام دیگر ایجاد شود. فیستولهای نزدیک یا اطراف ناحیه مقعد شایعترین نوع هستند.
هنگامی که فیستول در داخل شکم ایجاد میشود، ممکن است منجر به عفونت و تجمع چرک به نام آبسه شود. فیستولها ممکن است بین حلقههای روده، در مثانه یا واژن، یا از طریق پوست ایجاد شوند و باعث تخلیه مداوم محتویات روده به پوست شوند.
شقاق مقعد:
یک پارگی کوچک در بافتی است که مقعد را میپوشاند یا در پوست اطراف مقعد، که در آن عفونت میتواند رخ دهد. اغلب با اجابت مزاج دردناک همراه است و ممکن است منجر به فیستول شود.
سوء تغذیه:
اسهال، درد شکم و گرفتگی ممکن است مصرف غذا یا جذب مواد مغذی کافی توسط روده را دشوار کند. همچنین ایجاد کم خونی به دلیل کمبود آهن یا ویتامین B-12 ناشی از این بیماری شایع است.
سرطان روده بزرگ:
ابتلا به بیماری کرون که روده بزرگ را تحت تاثیر قرار میدهد، خطر ابتلا به سرطان روده بزرگ را افزایش میدهد. دستورالعملهای عمومی غربالگری سرطان روده بزرگ برای افراد بدون بیماری کرون مستلزم انجام کولونوسکوپی حداقل هر 10 سال، از سن 45 سالگی است.
در افراد مبتلا به بیماری کرون، کولونوسکوپی برای غربالگری سرطان روده بزرگ حدود 8 سال پس از شروع بیماری توصیه میشود و به طور کلی هر 1 تا 2 سال پس از آن باید انجام شود.
اختلالات پوستی:
بسیاری از افراد مبتلا به بیماری کرون نیز ممکن است به وضعیتی به نام هیدرادنیت چرکی مبتلا شوند. این اختلال پوستی شامل گرههای عمیق، تونلها و آبسهها در زیر بغل، کشاله ران، زیر سینهها و در ناحیه پری آنال یا تناسلی است. برخی از درمانهای بیماری کرون نیز خطر ابتلا به سرطانهای پوست را افزایش میدهند. بنابراین معاینه پوستی روتین توصیه میشود.
سایر مشکلات سلامتی:
بیماری کرون همچنین میتواند مشکلاتی را در سایر قسمتهای بدن ایجاد کند. از جمله این مشکلات میتوان به کمبود آهن به نام کم خونی، پوکی استخوان، آرتریت، سنگ کلیه، مشکلات چشمی و بیماریهای کیسه صفرا یا کبد اشاره کرد.
خطرات دارویی:
برخی از داروهای بیماری کرون که عملکرد سیستم ایمنی را مسدود میکنند، با خطر کمی ابتلا به سرطان، از جمله سرطان لنفوم و پوست مرتبط هستند. آنها همچنین خطر ابتلا به عفونت را افزایش میدهند.
کورتیکواستروئیدها میتوانند با خطر پوکی استخوان، شکستگی استخوان، آب مروارید، گلوکوم، دیابت و فشار خون بالا و سایر شرایط مرتبط باشند. برای تعیین خطرات و فواید داروها با پزشک مشورت کنید.
لخته شدن خون:
بیماری کرون خطر لخته شدن خون در سیاهرگها و شریانها را افزایش میدهد.
تشخیص و آزمایشات
اکثر افرادی که برای اولین بار با کرون تشخیص داده میشوند به دلیل اسهال مداوم، گرفتگی شکم یا کاهش وزن غیرقابل توضیح به یک پزشک مراجعه میکنند.
پزشک سابقه پزشکی (از جمله علائم) و سابقه خانوادگی را در نظر میگیرد. آنها یک معاینه فیزیکی انجام میدهند تا ببینند آیا علائم کرون مانند تورم یا حساسیت در شکم خود دارید یا خیر. آنها ممکن است یک سری آزمایشات را برای رد سایر شرایط قبل از تشخیص انجام دهند.
مهمترین آزمایشات تکمیلی برای بیماری کرون:
1. آزمایشهای خون
CBC (شمارش کامل سلولهای خونی): نشاندهنده کمخونی، افزایش گلبولهای سفید (نشانه التهاب یا عفونت)، یا کاهش پلاکتها.
CRP و ESR: مارکرهای التهابی هستند که در فاز فعال بیماری افزایش مییابند.
آزمایش آهن، فریتین و B12: برای بررسی کمخونی فقر آهن یا سوءجذب.
آلبومین: کاهش آن میتواند نشانه سوءتغذیه یا التهاب شدید باشد.
آزمایش عملکرد کبد (LFT): درگیری کبدی و اثرات داروها را بررسی میکند.
2. آزمایش مدفوع
Calprotectin و Lactoferrin مدفوع: مارکرهای التهابی اختصاصی روده که در بیماریهای التهابی مانند کرون بالا میروند؛ در تشخیص افتراقی با سندرم روده تحریکپذیر (IBS) بسیار مفیدند.
کشت مدفوع: برای رد عفونتهای باکتریایی یا انگلی که ممکن است علائمی مشابه ایجاد کنند.
بررسی وجود خون مخفی (Occult Blood): برای شناسایی خونریزی گوارشی.
3. آندوسکوپی و کولونوسکوپی با بیوپسی
کولونوسکوپی: دقیقترین روش برای بررسی التهاب، زخمها، تنگیها و ضایعات در روده بزرگ و انتهای روده باریک (ترمینال ایلئوم).
آندوسکوپی فوقانی: در صورت وجود علائم در معده یا ابتدای روده باریک.
یافتههای تیپیک بیماری کرون: زخمهای غیرپیوسته (patchy)، “ظاهر سنگفرش” (cobblestone) و درگیری تمام لایههای دیواره روده.
4. تصویربرداریهای پیشرفته
MRI انتروگرافی (MR Enterography): روش غیرتهاجمی برای بررسی روده باریک، فیستولها، آبسهها و ضخامت دیواره روده. بسیار کاربردی در پیگیری بیماری.
CT اسکن شکم و لگن: در موارد حاد یا مشکوک به عوارض مانند آبسه، انسداد یا سوراخشدگی.
سونوگرافی شکم: گاهی در بررسیهای اولیه یا پیگیریهای ساده کاربرد دارد.
5. کپسول اندوسکوپی (Capsule Endoscopy)
در مواردی که سایر روشها ضایعات مشکوک در روده باریک را نشان ندادهاند، بلعیدن یک دوربین کپسولی به بررسی دقیقتر کمک میکند.
البته در صورت تنگی مشکوک در روده، ابتدا باید از عدم وجود انسداد اطمینان حاصل کرد.
6. تستهای سرولوژیک و ژنتیک (در برخی موارد خاص)
بررسی آنتیبادیهایی مانند ASCA (Anti-Saccharomyces cerevisiae Antibody) برای تمایز بین کرون و کولیت اولسراتیو ممکن است استفاده شود، اما حساسیت و ویژگی کافی برای تشخیص قطعی ندارد.
تستهای ژنتیکی مانند NOD2 در برخی بیماران جوان برای بررسی پیشآگهی بیماری استفاده میشود.
زمان مراجعه به پزشک
اگر تغییرات مداومی در عادات روده خود دارید یا اگر علائم بیماری کرون که شامل موارد زیر است، احساس میکنید، به پزشک متخصص مراجعه کنید:
- درد شکم
- خون در مدفوع
- حالت تهوع و استفراغ
- اسهال بیش از دو هفته
- کاهش وزن ناگهانی
- تب علاوه بر هر یک از علائم فوق.
مدیریت و درمان
در حال حاضر هیچ درمانی برای بیماری کرون وجود ندارد. اقدامات مختلفی وجود دارد، اما هیچکدام برای همه افراد مؤثر نیستند.
داروها
درمان بیماری کرون شامل داروهایی است که التهاب را کاهش میدهد. مطالعات نشان میدهد که درمان التهاب احتمالاً پیشرفت دراز مدت بیماری کرون را بهبود میبخشد. همچنین ممکن است برای مدیریت علائم خاص مانند درد و اسهال نیاز به درمان دارویی باشد.
استروئیدها: کورتیکواستروئیدها و بودزونید التهاب را در کوتاه مدت آرام میکنند، اما به ندرت برای مدیریت طولانی مدت علائم مناسب هستند.
داروهای ضد التهابی: 5-آمینو سالیسیلاتها داروهای ضد التهابی هستند که عمدتاً برای کولیت اولسراتیو استفاده میشوند. آنها مزایای محدودی را برای افراد مبتلا به کرون فراهم میکنند.
تعدیل کنندههای ایمنی: تعدیل کنندههای ایمنی با تغییر نحوه عملکرد سیستم ایمنی بدن عمل میکنند. به عنوان مثال میتوان به آزاتیوپرین و متوترکسات اشاره کرد.
بیولوژیکها: بیولوژیکها پروتئینهایی را هدف قرار میدهند که باعث میشوند سیستم ایمنی بدن یک پاسخ ایمنی بیش از حد فعال داشته باشد. طیف گستردهای از بیولوژیکها وجود دارد که فرد از طریق تزریق IV یا واکسن دریافت میکند. گزینهها عبارتند از: مهارکنندههای TNF، مهارکنندههای اینتگرین، مهارکنندههای Il-12/23 و مهارکنندههای Il-23.
آنتی بیوتیکها: آنتی بیوتیکها میتوانند عوارض کرون را درمان کنند. زیرا عفونتهای شدید میتواند منجر به آبسه یا فیستول شود.
داروهای ضد اسهال: داروهای تجویزی مانند لوپرامید میتوانند اسهال شدید را متوقف کنند.
درد: چندین روش درمانی برای کمک به درد مربوط به بیماری کرون استفاده میشود.
همه داروها خطرات و فوایدی دارند. پزشک برای انتخاب داروهایی که به احتمال زیاد به شما کمک میکند، توضیح خواهد داد.</span>
تغذیه
دریافت تغذیه مناسب میتواند سلامت بیمار را بهبود بخشد و گاهی بیماری را در کوتاه مدت درمان کند. بسته به وضعیت بیماری، پزشک اغلب توصیههای خاصی را ارائه میدهد و آزمایشاتی را برای اطمینان از برآورده شدن نیازهای تغذیهای درخواست میکند.
عمل جراحی
جراحی میتواند عوارض بیماری کرون را درمان کند. ممکن است برای برداشتن حفرهها، فیستولها، تنگیها و انسدادهای روده به جراحی نیاز داشته باشید.
پیشگیری
شما نمیتوانید از بیماری کرون پیشگیری کنید، اما میتوانید علائم را کاهش دهید و با موارد زیر پیشرفت بیماری را کاهش دهید:
ترک سیگار: ترک سیگار بهترین کاری است که میتوانید برای کاهش خطر پیشرفت و عوارض بیماری انجام دهید.
پرهیز از داروهایی که میتوانند باعث پیشرفت بیماری شوند: مصرف برخی داروها میتواند خطر پیشرفت بیماری را افزایش دهد. اینها شامل برخی از انواع NSAIDها (داروهای ضد التهابی غیر استروئیدی) میشود. از پزشک خود بپرسید که در صورت ابتلا به کرون از چه داروهایی اجتناب کنید.
اجتناب از غذاهایی که ممکن است باعث ایجاد علائم ناخواسته شوند: هیچ غذایی وجود ندارد که باعث التهاب شود. با این حال، برخی از غذاها ممکن است شما را بیشتر در معرض علائم قرار دهند. عدم تحمل لاکتوز میتواند برای برخی مشکل ساز باشد. در این صورت ممکن است لازم باشد از مصرف لبنیات خودداری کنید. ممکن است لازم باشد از نوشیدنیهای گازدار اجتناب کنید. همچنین ممکن است پزشک به شما توصیه کند از مواد غذایی فیبردار اجتناب کنید.
مراقب سلامت روان خود باشید: استراحت کافی و ورزش منظم، سیستم کلی شما را بهبود میبخشد. مراقبت از سلامت روان خود بسیار مهم است.
تاثیر بیماری کرون بر بارداری
بسیاری از افراد مبتلا به این بیماری، بارداری سالمی دارند. پزشک ممکن است تلاش برای باردار شدن را در زمانی که بیماری رو به بهبود است و هماهنگی با یک تیم درمانی شامل پزشک متخصص کرون و مامایی را توصیه کند.
پیشرفت بیماری در دوران بارداری ممکن است خطر ابتلا به موارد زیر را افزایش دهد:
- سقط جنین (از دست دادن بارداری قبل از هفته 20 بارداری).
- زایمان زودرس (زایمان قبل از هفته 37 بارداری).
- وزن کم نوزاد هنگام تولد
نتیجه گیری
تشدید بیماری کرون غیرقابل پیش بینی است و میتواند زندگی روزمره شما را مختل کند. با پزشک خود در مورد اقداماتی که میتوانید برای کنترل بیماری انجام دهید صحبت کنید. با درمان مناسب و تغییر سبک زندگی، میتوانید علائم را مدیریت کنید و از عوارض جدی جلوگیری کنید.
مطالب مشابه:
بیماری التهابی روده (IBD)
سرطان روده بزرگ
هموکروماتوز
بیماری سلیاک
منابع: mayoclinic ، my.clevelandclinic